INFORMACIÃ’N GERENERAL
24 de septiembre de 2021
¿Cómo funcionan las vacunas Pfizer y Moderna contra el coronavirus?

La nueva tecnología de ARN mensajero evita el uso de virus. Inyecta el genoma de una estructura clave del coronavirus dentro de una microgota de grasa
La vacuna Pfizer, aplicada en gran parte del mundo, instaló entre el público la designación "vacuna de ARN mensajero", que es la tecnología que utiliza. Moderna aplica la misma técnica. El martes 21 de septiembre, la Organización Panamericana de la Salud anunció que Argentina y Brasil habían sido elegidas para desarrollar una vacuna de esta clase. Todo indica, luego de la positiva experiencia de estas vacunas en la pandemia de Covid-19, que en el futuro se harán mucho más comunes e incluso reemplazarán a las vacunas convencionales. Pero ¿qué es, en qué consiste, esta nueva tecnología?
Según los Centros para el Control y Prevención de Enfermedades (CDC en inglés) de los Estados Unidos y la Vanderbilt University, las vacunas de ARNm recurren a una estrategia totalmente diferente a la que usan las vacunas tradicionales. El método tradicional consiste en inyectar el virus que causa la enfermedad atenuado o inactivado. No es el caso de las vacunas de ARNm. En lugar de esto, estas vacunas "enseñan" a nuestras células a producir una proteína del coronavirus, más precisamente una porción de una proteína, que desencadena la respuesta inmunitaria del organismo. Esa respuesta inmunitaria, que produce anticuerpos, es la que nos protege de infecciones si nos infecta el virus real. Veamos más en detalle este mecanismo.
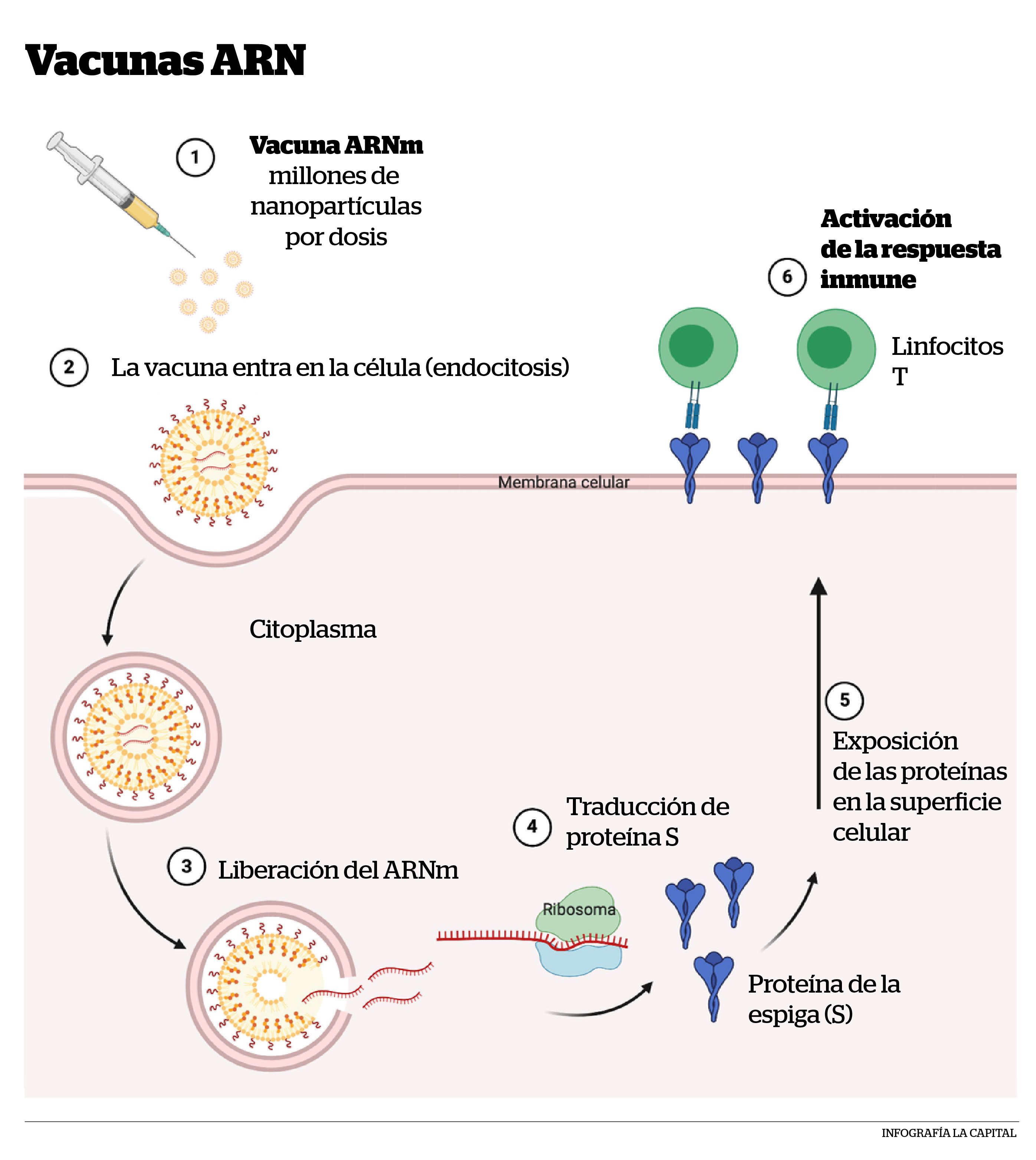
El ARN mensajero (ARNm) proporciona una "receta" que las células pueden utilizar para fabricar proteínas. Las vacunas contra el Sars-CoV-2 incluyen instrucciones para fabricar una parte del virus (la proteína de la espiga) que es inofensiva por sí misma. Tras la inyección, las células de los músculos del brazo recogen el ARNm, fabrican la proteína y la muestran en la superficie celular. Su sistema inmunitario "ve" la proteína y aprende a dar una respuesta inmunitaria específica. Luego, si la persona se infecta con el Sars-CoV-2, su sistema inmunitario reconoce la misma proteína espiga o Spike en los virus y rápidamente desencadena una respuesta inmunitaria para combatirlos mediante la producción de anticuerpos específicos que bloquean a esas proteínas "espiga" o "Spike". El organismo actúa esta vez no contra proteínas aisladas e inofensivas sino las de la superficie de los coronavirus que infectaron el organismo.
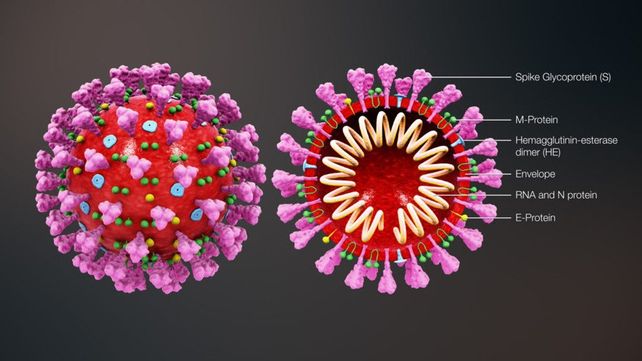
La proteína Spike está presente en la superficie del virus que causa el Covid, y da su nombre aspecto característico del que deriva el nombre "coronavirus". Su designación técnica es "peplómero de glicoproteína". Esta espiga sirve al virus para "anclarse" a la superficie celular y luego invadirla. Bloquear a la proteína Spike es clave para detener la infección.
¿Cuáles son las ventajas sobre otras estrategias de vacunación?
Seguridad: a diferencia de las vacunas que usan virus vivos atenuados o las de vectores virales (adenovirus), como Sputnik y AstraZeneca, el ARNm no es infeccioso y no plantea problemas de "integración" en el ADN, principalmente porque no puede entrar en el núcleo celular que contiene el ADN.
Las vacunas basadas en virus inactivados también requieren productos químicos y prolongados cultivos celulares para su producción. El cultivo de virus, sea el del Covid-19 o el adenovirus usado de vector, implica procesos biológicos intrínsecamente lentos. Este ha sido el problema que presentó el segundo componente de la Sputnik V. La fabricación del adenovirus 5 que usa es lenta, y esto provocó la enorme distancia en volumen de dosis entre la primera dosis (que usa el adenovirus 26) y la segunda. Al día de hoy este problema no está solucionado. De esta dificultad surgió el programa de combinación de vacunas. Ahora se hará un estudio clínico para combinar la primera dosis de la Sputnik V con la vacuna de vector viral china Cansino.
El ARNm se fabrica mediante un proceso independiente de las células y no requiere de inactivación; por tanto, no plantea problemas de seguridad.
Eficacia: el ARNm se degrada rápidamente en el organismo, y las células no captan fácilmente el ARNm extraño. La tecnología reciente ha modificado la molécula de ARNm para hacerla más estable y ha empaquetado las moléculas en esferas de grasa (denominadas lípidos), lo que aumenta la eficacia de la entrega a las células. Estos avances aumentan la cantidad de proteína de espiga producida en las células, estimulando así una respuesta inmunitaria más eficaz.
Producción: el ARNm puede diseñarse rápidamente y ampliar su producción si es necesario. La fabricación es independiente de la secuencia, lo que la hace altamente adaptable a diferentes patógenos. El costo también es menor que el de otras plataformas y seguirá disminuyendo a medida que la tecnología se expanda.
¿Porqué se habla de ARNm y no del más conocido ADN?
Conviene precisar por qué se habla de ARN mensajero y no del más conocido ADN. El coronavirus Sars-Cov-2 "posee un genoma de ARN de simple cadena", explica la Sociedad Argentina de Virología. Es un virus de ARN. Esta cadena traduce al menos 27 proteínas, incluidas 16 proteínas no estructurales y 4 proteínas estructurales, necesarias para cumplir el ciclo de replicación completo del virus.
En el hombre y otros organismos pluricelulares, el ARN mensajero es el "cartero" que lleva afuera del núcleo celular el mensaje del genoma, que está cifrado en el ADN (ácido dexoxirribonucleico). El ARN viaja hasta unas estructuras que se hallan en el interior de la célula pero fuera del núcleo, los ribosomas. Esos "orgánulos" no tienen membrana y están formados por de ácido ribonucleico (ARN) y proteínas. Son una "máquina molecular" que hacen posible la "expresión" de los genes en proteínas. Es decir, son los encargados de la síntesis de proteínas a partir de la información contenida en el ADN, que llega transcrita a los ribosomas en ARN mensajero (ARNm).
¿Cómo se hace llegar el ARN a la célula?
La entrega segura de ARN o ADN a las células ha sido un desafío durante muchas décadas. Robert Langer y otros científicos del MIT desarrollaron microgotas de grasa, llamadas nanopartículas de lípidos (LNP) que son muy eficaces en el transporte y liberación de ácidos nucleicos, explica el medio digital The Conversation. En 2010 este grupo de científicos funda Moderna, la compañía que usó este método en una de las primeras vacunas de ARNm contra Covid-19. Las LNP se usan en terapias contra el cáncer y no es la primera vez que se autoriza el uso de una vacuna de ARNm que usa LNP. En 2018, la FDA autorizó un medicamento para tratar un tipo de amiloidosis hereditaria (una enfermedad rara) usando ARN.
Pfizer y Moderna usan la misma tecnología para encapsular ARNm en nanopartículas lipídicas. Sin embargo, difieren en la composición de los lípidos que usan. Esto, unido a posibles diferencias en la estructura y termoestabilidad del ARNm, hace que Pfizer recomiende la conservación de la vacuna a -70 °C, mientras que Moderna garantiza la estabilidad de la vacuna a -20 °C. Los detalles de la receta para producir LNPs están protegidas por una patente, pero se pueden deducir de los informes de autorización de la FDA.
Una vez que las instrucciones que lleva el ARNm ingresan a las células musculares del brazo, las células las usan para producir la porción de la proteína "espiga" o Spike. Esta proteína es inofensiva por sí misma, dado que sola, sin el resto del virus, no puede hacer nada. Una vez que nuestro organismo creó esa porción de proteína, la célula descompone los fragmentos de ARm, o sea, las instrucciones para construir la proteína Spike.
Luego, la célula "muestra" la porción de la proteína S creada sobre su superficie. Nuestro sistema inmunitario reconoce que la proteína es un cuerpo extraño a través de unas células especializadas, los linfocitos T, y comienza a generar una respuesta inmunitaria y producir anticuerpos espefícicos para este cuerpo extraño o antígeno, como sucede cuando se produce una infección natural. Al final del proceso, nuestro organismo habrá aprendido a protegerse contra futuras infecciones.
Esto lo hacen todas las vacunas, pero las de ARNm no contienen el virus vivo que causa el Covid-19, ni tampoco su versión atenuada o muerta. Y no afectan nuestro ADN ni interactúan con él de ninguna forma. El ARNm nunca ingresa al núcleo celular, que es donde está nuestro ADN (material genético). La célula descompone y se deshace del ARNm al poco tiempo de haber terminado de usar sus instrucciones.
¿De dónde provienen los coronavirus?
La Sociedad Argentina de Virología explica que "casi todos los alfa y betacoronavirus (género que comprende al virus Sars-CoV-2) tienen hospedadores mamíferos, mientras que los gammacoronavirus infectan generalmente aves. A partir de la emergencia del SARS, en 2002, se iniciaron trabajos de vigilancia a nivel molecular, que llevaron a describir numerosos coronavirus desconocidos previamente, principalmente en murciélagos. De uno de estos animales se cree provino el Sars-Cov-2 que "saltó" a humanos a fines de 2019 en la ciudad china de Wuhan, desencadenando la pandemia.
¿Las vacunas de ARNm son seguras y efectivas?
Por todo lo dicho, las vacunas de ARNm son novedosas, pero seguras. Fueron sometidas a los mismos estándares rigurosos de seguridad y efectividad que todos los demás tipos de vacunas en los Estados Unidos, Europa, Israel, Argentina y otros países que las aprobaron. Las vacunas de ARNm son nuevas, pero no desconocidas. Los científicos han estado estudiando y trabajando en las vacunas de ARNm por décadas. El interés en estas vacunas aumentó porque se pueden desarrollar en un laboratorio, con materiales que están disponibles fácilmente. No es necesario cultivar virus en células o huevos, como se hace con las vacunas tradicionales. Esto significa que el procedimiento se puede estandarizar y ampliar para que el desarrollo de la vacuna sea más veloz que los métodos tradicionales de producción de vacunas.
Se han estudiado vacunas de ARNm contra la gripe o influenza, el zika, la rabia y el citomegalovirus (CMV). Tan pronto como estuvo disponible la información necesaria acerca del virus que causa el Covid-19 a inicios de 2020, la comunidad científica comenzó a diseñar las instrucciones del ARNm para que las células puedan crear la proteína Spike.
¿Por qué las vacunas se aplican en el brazo?
Los músculos son un lugar excelente para la administración de vacunas, porque el tejido muscular contiene importantes células inmunitarias. Estas células reconocen el antígeno, una pequeña pieza de un virus o bacteria introducida por la vacuna (en este caso, la citada proteína "espiga") que estimula una respuesta inmunitaria. En el caso de la vacuna de ARNm, no se está introduciendo un antígeno, sino que se está administrando el código, el genoma, de la proteína Spike, que es el antígeno. Las células inmunitarias del tejido muscular captan estos antígenos y los "presentan" a los ganglios linfáticos. Los vasos linfáticos transportan las células inmunitarias portadoras del antígeno. Los ganglios linfáticos, componentes clave de nuestro sistema inmunitario, contienen más células inmunitarias que reconocen los antígenos de las vacunas e inician el proceso de creación de anticuerpos específicos.
Los grupos de ganglios linfáticos se encuentran en zonas cercanas a los lugares de administración de las vacunas. Por ejemplo, muchas vacunas se inyectan en el músculo deltoides del brazo, porque está cerca de los ganglios linfáticos situados justo debajo de la axila. Cuando las vacunas se administran en la nalga, los vasos linfáticos no tienen que viajar mucho para llegar al grupo de ganglios linfáticos de la ingle.
Otras aplicaciones de esta tecnología
Es posible que la tecnología de vacunas de ARNm nos permita en el futuro lograr protección para diferentes enfermedades y de esta manera reducir la cantidad de inyecciones necesarias para protegerse contra enfermedades comunes prevenibles con vacunas. Además de en vacunas, las investigaciones sobre cáncer han utilizado la tecnología de ARNm para desencadenar la respuesta del sistema inmunitario ante ciertas células cancerosas específicas.
Fuente:La Capital